INHALT
Die Vision von Enovacom
Sei es bei der Vorbeugung, der Diagnose oder der Überwachung unserer Gesundheit, in einer Klinik oder zu Hause – uns allen werden irgendwann einmal die Vitalparameter gemessen: Blutdruck, Sauerstoffsättigung, Puls, usw. Moderne medizinische Geräte finden nicht mehr nur in der traditionellen Patientenbehandlung Anwendung, sondern sie sind inzwischen auch Teil unseres Alltagslebens. Heutzutage sind sie sogar in unsere Uhren und Smartphones integriert!
Wir generieren immer mehr Gesundheitsdaten und werden dies auch in Zukunft tun. Enovacom setzt sich dafür ein, dass diese Vitalparameter automatisch gesammelt werden, damit die Daten umfassender genutzt werden können.
Nicht nur die Patienten würden davon profitieren, auch das behandelnde Personal, das sich eine Vereinfachung seines Arbeitsalltags wünscht. Die automatische Datenerfassung ist ein großer Vorteil, da sich die Mitarbeitenden nunmehr ganz den Patienten widmen können, denn sie haben die Sicherheit, dass die Daten korrekt und zuverlässig sind.
Aber wie ist es konkret möglich, eine Verbindung zwischen biomedizinischen Geräten und Patientenakten herzustellen? Die Anzahl von Kommunikationsbibliotheken, die von Herstellern medizinischer Geräte entwickelt wurden, ist groß, und ebenso viele Schnittstellen müssen von den Anbietern der Fachsoftware entwickelt werden.
Hier setzt die biomedizinische Interoperabilität an. Die Vernetzung und die daraus resultierenden Vorteile können nur erzielt werden durch Investitionen in eine umfassende Interoperabilitätsstrategie.
Wir bei Enovacom nehmen uns bewusst der Problematik der biomedizinischen Interoperabilität an, indem wir uns zunächst auf die eigentlichen Nutznießer konzentrieren, d. h. die IT-Leiter*innen, die Pflegedienst-Leiter*innen, die Pfleger*innen und die Patienten.
Zeitersparnis, Gewährleistung der Rückverfolgbarkeit von Daten und größere Zufriedenheit am Arbeitsplatz sind entscheidende Faktoren. Sie haben für uns aktuell Priorität, wenn es darum geht, allen Patienten eine optimale medizinische Versorgung zu bieten.
Biomedizinische Interoperabilität: Was bedeutet das genau?
Biomedizinische Interoperabilität ist notwendig, damit ein Krankenhausinformationssystem Daten aus medizinischen Geräten erfassen, verarbeiten und teilen kann.
Die biomedizinische Interoperabilität hat drei Schwerpunkte:
- Erfassen und Teilen von Patientendaten
- Zuverlässigkeit und Rückverfolgbarkeit von Gesundheitsdaten
- Vereinheitlichung der Arbeit des Personals
Erfassen und Teilen von Patientendaten
Hierbei handelt es sich um den eher technischen Aspekt. Das Ziel ist es, eine Verbindung zwischen den medizinischen Geräten (MG) und einem System eines Drittanbieters, wie z. B. einer computergestützten Patientenakte, herzustellen, und zwar durch Anpassung an die Sprache und das entsprechende Kommunikationsprotokoll.
Im Klinikalltag erfolgt die Erfassung von Daten aus dem medizinischen Gerät über Kommunikationsbibliotheken, die für jedes Gerät spezifisch sind. Enovacom hat das HL7-Format für den standardisierten Austausch der Vitalparameter gewählt.
Eine weitere Ebene kommt durch die Initiative „Integrating the Healthcare Enterprise“ (IHE) hinzu. Die Organisation gibt Empfehlungen zur Verwendung des HL7-Formats, damit alle Akteure im Bereich der biomedizinischen Interoperabilität diesen Standard verstehen und umsetzen können.
Was enthält eine Nachricht im HL7-Format?
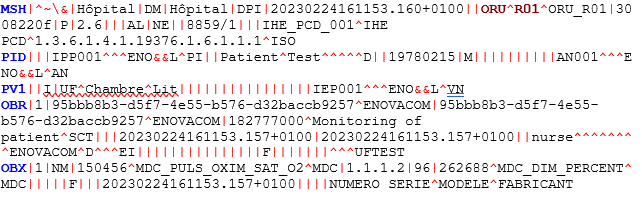
In einer solchen Nachricht finden Sie die Informationen zur Identität des Patienten, die Informationen zu dessen Besuch der jeweiligen medizinischen Einrichtung sowie die Vitalparameter.
Hier: Herr Muster Patient, geboren am 15/02/1978, hat eine Sauerstoffsättigung von 96 %.
Ein Pluspunkt für Zuverlässigkeit und Rückverfolgbarkeit von Gesundheitsdaten
Die biomedizinische Interoperabilität spielt eine wichtige Rolle bei der Verbesserung der Zuverlässigkeit und Rückverfolgbarkeit medizinischer Daten.
- Vollständigkeit und Unverfälschtheit der Patientendaten: Die Gesundheitsdaten werden präzise und konsistent übermittelt, und bleiben während ihres gesamten Verlaufs unverändert. Ermöglicht wird dies insbesondere durch die Anwendung gemeinsamer Normen und Protokolle.
- Präzise Verwaltung und Auswertung: Durch die Kompatibilität zwischen verschiedenen Systemen können die Daten in der Branchensoftware des medizinischen Fachpersonals abgebildet werden. Dies spart nicht nur Zeit, sondern fördert auch eine vollständige Auswertung, da alle Daten an einer einzigen Stelle abrufbar sind. Das Ergebnis: präzisere Diagnosen und eine Erleichterung des Entscheidungsprozesses.
- Prüfbarkeit und Rückverfolgbarkeit: Die Interoperabilität im Gesundheitswesen ermöglicht es, medizinische Daten in allen Phasen ihres Verlaufs zu verfolgen und nachzuvollziehen. Die Daten können mit Informationen zu Ursprung, Datum, Uhrzeit und Änderung aufgezeichnet werden. Das erleichtert die Rückverfolgbarkeit und Überprüfbarkeit der Daten. Aus Gründen der Haftung, der Einhaltung gesetzlicher Vorschriften (DSGVO in Europa, Hosting von Gesundheitsdaten, usw.) und für die Suche nach möglichen Fehlern oder nach Datenmanipulation sind für Krankenhäuser die Rückverfolgbarkeit und Überprüfbarkeit der Daten besonders wichtig.
- Gewährleistung der Identität: Die Strategie zur Überwachung der Patientenidentität ist ein Schlüsselelement der Sicherheit in einer medizinischen Einrichtung. Die Identität einer Person muss in jeder einzelnen Phase ihrer Behandlung verwaltet und überprüft werden, um sicherzustellen, dass die jeweilige Behandlung tatsächlich für diese Person bestimmt ist. Wenn mithilfe der biomedizinischen Interoperabilität medizinische Daten präzise einem Patienten zugeordnet werden können, stärkt dies das Vertrauen in die Genauigkeit und Zuverlässigkeit der Informationen.
Vereinheitlichung der Arbeit des Pflegepersonals
Die biomedizinische Interoperabilität geht über ihre rein technische Dimension hinaus. Um die entscheidende Frage der Auswertung von Daten von medizinischen Geräten anzugehen, muss man verstehen, wie die Benutzer mit diesen Geräten interagieren und wie komplex die Systeme sind, mit denen diese Benutzer umgehen müssen.
Angesichts der Heterogenität von medizinischen Geräten und Patientenakten ist die Vereinfachung von Verfahren durch Vereinheitlichung, wenn nicht gar Standardisierung, anzustreben. Im Rahmen der biomedizinischen Interoperabilität soll die Arbeitsweise für den Nutzer genauso wie der Datenfluss unabhängig von einzelnen medizinischen Geräten und Pflegeakten sein.
In diesem Zusammenhang haben sich in der Praxis zwei übergeordnete Kategorien herausgebildet:
- Location Centric“: Basis ist hier eine gemeinsame Kenntnis des Standorts von Patienten und medizinischen Geräten der einzelnen Systeme: Die Daten, die von einem MG von einem genauen Standort aus gesendet werden, werden automatisch mit der elektronischen Patientenakte des Patienten verknüpft, von dem bekannt ist, dass er sich an diesem Standort befinden.
Der Hauptvorteil dieser Methode ist, dass die Parameter zurückverfolgt werden können, ohne dass das Pflegepersonal eingreifen muss. Die Zeitersparnis ist maximal.
Allerdings muss der Verwaltung der Lösung große Aufmerksamkeit gewidmet werden, und diese Methode funktioniert nur bei stationären medizinischen Geräten.
Der Vorteil ist, dass mit dieser Arbeitsmethode immer die richtigen Daten mit dem richtigen Patienten verknüpft werden. Es ist jedoch ein Eingreifen des Nutzers erforderlich, und zwar zur Zuordnung. - „Patient Centric“: Hier ist die Basis die logische Verbindung zwischen dem Patienten und einem medizinischen Gerät. Diese Verbindung, die im Rahmen der biomedizinischen Interoperabilität unterstützt wird, kann vom medizinischen Gerät, der Pflegeakte oder einem externen (agnostischen) System aus erfolgen.
Der Vorteil ist, dass mit dieser Arbeitsmethode immer die richtigen Daten mit dem richtigen Patienten verknüpft werden. Es ist jedoch ein Eingreifen des Nutzers erforderlich, und zwar zur Zuordnung.
Die Interoperabilität übernimmt in diesem Zusammenhang die Aufgabe, die Daten der medizinischen Geräte zu standardisieren und an die Zielanwendung weiterzuleiten. Das Ziel? Vereinfachter Zugriff auf Patientendaten, durch Organisation der Prozesse im Vorfeld, sowie Verbesserung der Qualität der Behandlung, erhöhte Sicherheit für Patienten und Erleichterung der medizinischen Entscheidungsfindung.

Im Klartext bedeutet dies, dass die biomedizinische Interoperabilität die Zufriedenheit am Arbeitsplatz verbessert, denn sie verringert die mentale Belastung durch die Übertragung von Daten bzw. die Vielzahl der unterschiedlichen Systeme, die es zu verstehen gilt, und sorgt gleichzeitig dafür, dass die richtigen Daten immer mit dem richtigen Patienten verknüpft werden.
Die Bedeutung der biomedizinischen Interoperabilität
Multiple SYSTEME
Mithilfe der biomedizinischen Interoperabilität lässt sich die Verwaltung und Überwachung der von diesen Systemen erzeugten Daten zentralisieren.
KOMPLEXITÄT DER DATEN
Durch die biomedizinische Interoperabilität wird die Sammlung und das Teilen der biomedizinischen Daten automatisiert.
ZUVERLÄSSIGKEIT UND SICHERHEIT
Die biomedizinische Interoperabilität ermöglicht die Datenverwaltung in einem Informationssystem und gewährleistet die Identität der Patienten.
ANGENEHMERES ARBEITEN
Die biomedizinische Interoperabilität sorgt für Zeitersparnis und verringert die psychische Belastung für Pflegekräfte.
Umsetzung einer Strategie für biomedizinische Interoperabilität: So geht‘s!
Ein Projekt für die Interoperabilität biomedizinischer Geräte erfordert mehrere wichtige Etappen:
- • Die Ermittlung, Darstellung und Definition der Zuständigkeiten der verschiedenen Akteure des Projekts;
- • Validierung des funktionalen Umfangs des Projekts in Bezug auf die Bedürfnisse der Gesundheitsdienste;
- • Validierung des technischen Umfangs des Projekts und der damit verbundenen Einschränkungen (Aktualisierungen, zusätzliche Ausrüstung usw.);
- • Validierung des geplanten Deployment-Zeitplans;
- • Bereitstellung eines Dokuments mit den Voraussetzungen für die Installation für den Kunden.
Diese erste Vision des gesamten biomedizinischen Interoperabilitätsprojekts ermöglicht die Erstellung eines Projektmanagementplans und die Einführung einer detaillierten Planung mit einem dazugehörigen Risikomanagement.
Beim Projektmanagement müssen Akteure aus den verschiedensten Bereichen herangezogen werden: die Pflegekräfte, um einen Workflow zu definieren, der mit ihrem Alltag in Verbindung steht, die IT-Abteilung für Informationssysteme, um die Integration der biomedizinischen Interoperabilität in die Gesamtstrategie zu gewährleisten, und die biomedizinischen Fachkräfte, um die Verwaltung ihrer biomedizinischen Geräten zu unterstützen.
Fokus auf die Einführungsphase
Diese Phase ist von entscheidender Bedeutung, da sie sich aus der im Vorfeld vorgenommenen Rahmensetzung des Projekts ergibt. Je nach Projektumfang, funktionalen Zielen und Organisation des Personals wählt Enovacom einen spezifischen Einsatzplan aus, der an die Anforderungen der Einrichtung angepasst ist.
1. Installation der Plattform für die biomedizinische Interoperabilität
Der Softwareanbieter installiert seine Lösung und führt die technischen Einstellungen durch:
- Installation der Lösung;
- Installation von Plugins und zusätzlicher Hardware, falls erforderlich;
- Technische Parametrierung der verschiedenen, vorhandenen Systeme zur Validierung der Kommunikation von Punkt A zu Punkt B.
Zum Lieferumfang gehört die Dokumentation der in diesen Phasen durchgeführten Aktionen: Protokoll der Installation, funktionelles und technisches Protokoll.
2. Funktionale Parametrisierung
In dieser Phase findet die Feineinstellung der Lösung statt, um diese den Bedürfnissen der medizinischen Einrichtung und ihrer Benutzer anzupassen:
- Gegebenenfalls Konfiguration der medizinischen Geräte
- Einrichtung des Nutzungsworkflows (insbesondere im Bereich der Identitätsüberwachung)
- Einrichtung von Regeln für die Datenverwaltung, z. B. Stichproben
- Ausgabe der Daten und Anzeige in der elektronischen Patientenakte
- End-to-End-Test der Einheit
Die funktionalen und technischen Protokolle müssen aktualisiert und den verschiedenen Akteuren kommuniziert werden, um einen optimalen Ablauf zu gewährleisten.
3. Die Abnahme
Die Lösung wird unter realen Bedingungen betrieben und es wird ein Übergabeprotokoll erstellt, um sicherzustellen, dass alle erwarteten Funktionen geliefert wurden.
4. Produktionsfreigabe und Nachverfolgung des Projekts
Wenn die Abnahme bestätigt ist, wird die Schnittstelle in Produktion genommen. Die Nutzer können dann die neuen Funktionen in vollem Umfang nutzen. Die Schulungen für Administratoren wurden durchgeführt. Die Übergabe an den Support erfolgt durch den Anbieter und der Prozess wird dem Kunden mitgeteilt.



